HERNIES DE L'AINE.
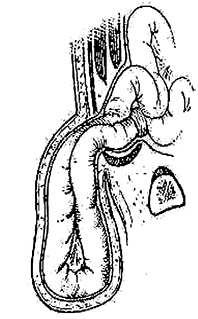
qu’est-ce qu’une hernie de l’aine ?
Les hernies peuvent apparaître à n’importe quel âge. Les hernies inguinales sont plus fréquentes chez l’homme, les hernies crurales sont plus fréquentes chez la femme. Les hernies de l’enfant résultent d’une anomalie congénitale spécifique.
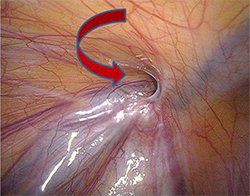
Hernie inguinale gauche
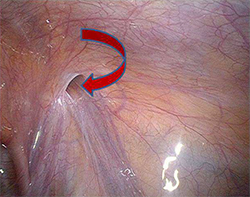
Hernie inguinale droite
Quelles en sont les conséquences ?
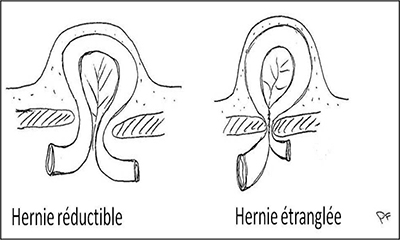 Une fois la hernie constituée, l’augmentation progressive de son volume est avérée, mais s’observe avec une vitesse d’évolution variable. Il est important de savoir que la guérison sans opération n’existe pas. L’évolution naturelle est une gêne croissante avec le temps.
Une fois la hernie constituée, l’augmentation progressive de son volume est avérée, mais s’observe avec une vitesse d’évolution variable. Il est important de savoir que la guérison sans opération n’existe pas. L’évolution naturelle est une gêne croissante avec le temps.
L’étranglement herniaire est le risque évolutif majeur : c’est l’incarcération de l’intestin dans la hernie. A ce moment-là, elle devient irréductible et très douloureuse. Ceci impose une consultation chirurgicale en urgence. Le risque d’étranglement est variable selon le type anatomique de la hernie : faible pour la hernie inguinale dans sa variété directe, il est important pour la hernie crurale. Ce risque doit être discuté avec le chirurgien lors de la consultation.
Il y a des hernies qui s’accompagnent de douleurs locales en l’absence d’étranglement. Ces douleurs peuvent être liées à d’autres pathologies et non à la hernie, et risquent de persister après la réparation de la hernie.

Quel est le traitement d’une hernie de l’aine ?
Comment répare-t-on une hernie ?
Chez l'adulte, deux types de procédures ont été développées :- Reconstruction de la paroi par coutures utilisant les tissus anatomiques.
- Renfort de paroi utilisant un voile de tissu synthétique (on parle alors de réparation par “plaque, prothèse, voile, filet…”). Deux modes de réalisation technique existent et se différencient par le site d’implantation du renfort de paroi :
- Voie directe antérieure (incision unique à l’aine).
- Voie coelioscopie postérieure (mini-incisions proches du nombril).
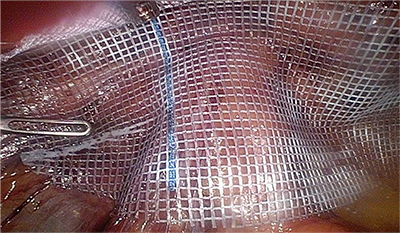

Quels sont les risques de la chirurgie des hernies de l’aine ?
Rares complications liées à toute chirurgie abdominale :- Complications thromboemboliques (phlébites, embolie pulmonaire).
- Complications hémorragiques (plaies vasculaires, hématomes).
- Complications infectieuses sur incisions, cathéters, drains et sondes.
- Plaies digestives, brides et occlusions intestinales secondaires.
- Plaies vésicales, rétentions d’urines postopératoires.
Il existe aussi des complications exceptionnelles liées à la coelioscopie :
- Séromes (bosse de liquide clair) et ecchymoses (placard bleu) pouvant diffuser dans les tissus de la verge et des bourses (entre 5 et 10% des cas).
- Retentissement sur le volume et la sensibilité du testicule et des bourses dû à la dissection du cordon spermatique.
- Exceptionnelles infections de la prothèse improprement appelées « rejets » et pouvant nécessiter une ré-intervention pour ablation (moins de 0,35% des cas).
Complications spécifiques tardives :
- Douleurs prolongées, régressant le plus souvent dans les deux années suivant l’intervention et qui sembleraient plus fréquemment observées après voie antérieure.
- Récidive de la hernie (autour de 2% après renfort de paroi utilisant la pose d’un treillis prothétique).