LA CHIRURGIE COLIQUE.
Ce document est destiné à répondre à la plupart des questions que vous vous posez si vous devez être opéré d’une chirurgie colique. Il ne saurait être exhaustif. C’est un complément d’informations, qui n’aborde que des principes généraux, sans traiter du cas particulier, lequel a été ou sera discuté avec votre chirurgien lors de la consultation. Ce document est issu des fiches de recommandations de l’ASSPRO (Association de Prévention du Risque Opératoire).

Anatomie
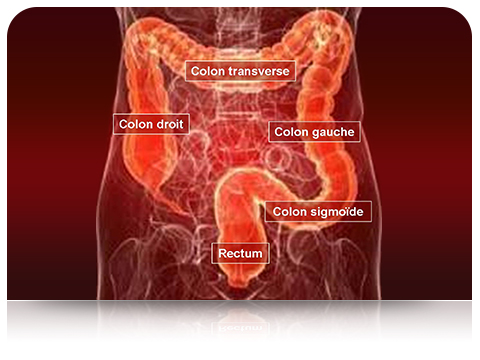
Le colon est la portion de l’intestin appelée “gros intestin” qui suit l’intestin grêle. La première portion du colon se situe du côté droit (colon droit) puis le colon traverse l’abdomen de la droite vers la gauche (colon transverse), redescend vers le bas à la partie gauche de l’abdomen (colon gauche) avant de se terminer par une boucle colique (colon sigmoïde) qui est en continuité avec la portion terminale de l’intestin, le rectum.
But de la chirurgie
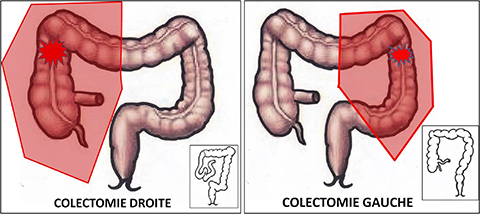
La chirurgie colique s’adresse à de nombreuses affections bénignes (polypes, sigmoïdites) ou malignes (cancer). Les risques chirurgicaux sont liés au contenu septique du colon (selles) et, à un degré moindre, aux troubles de la vascularisation qui peuvent conduire à une chirurgie plus large que prévue. On distingue plusieurs types de colectomies : droite, gauche, sigmoïdienne, transverse et éventuellement totale, en fonction des lésions à retirer.
Le rétablissement de la continuité digestive, appelé anastomose, peut être fait manuellement ou à l’aide de pinces mécaniques. L’anastomose réalisée porte le nom des segments digestifs mis en continuité : anastomose iléo-colique, colo-colique ou colorectale. Une dérivation temporaire (anus artificiel : iléostomie ou colostomie) peut parfois être nécessaire, en particulier lors d’une intervention réalisée en urgence (occlusion, ou péritonite par perforation), ou lors d’anastomose à risque plus élevé de fistule.
Comment se déroule l'intervention ?
Cette intervention peut se faire soit par cœlioscopie soit par laparotomie. La cœlioscopie ou laparoscopie est une technique opératoire permettant de réaliser une opération à l’intérieur du ventre sans que soit nécessaire de pratiquer de larges incisions. Cette technique a l’avantage de limiter les cicatrices, de diminuer les douleurs postopératoires et de permettre une récupération physique plus rapidement qu’une intervention par voie ouverte. Le principe de l’intervention est de gonfler le ventre du patient avec un gaz (oxyde de carbone) afin que le chirurgien ait suffisamment d’espace pour travailler avec des instruments qui passent à travers la paroi abdominale par l’intermédiaire de trocarts. Ce travail se fait sous contrôle d’une caméra et d’un écran vidéo. La cœlioscopie n’est donc qu’un moyen pour réaliser une opération, l’opération serait identique si celle-ci était réalisée à ventre ouvert (par laparotomie). En cas de difficultés, le chirurgien peut être amené à arrêter la cœlioscopie pour réaliser une intervention classique avec une ouverture (conversion en laparotomie). Dans ce cas l’incision abdominale est située le plus souvent au milieu de l’abdomen, elle peut parfois être dans le pli de la taille.
Quelles sont les complications possibles ?
Aucune intervention n’est complètement dénuée de risques. Ceux-ci sont très rares et en général bien maitrisés, mais vous devez connaitre ces éventualités avant de vous décider à vous faire opérer.
Les complications pendant l’intervention :
- Blessure des organes proches du site opératoire : digestifs (intestin) ou urinaires (uretère). Leur blessure accidentelle peut-être favorisée par la complexité de l’intervention ou des circonstances anatomiques imprévues. Leur reconnaissance immédiate permet en général une réparation sans séquelle. Dans de rares cas une dérivation intestinale temporaire (anus artificiel pendant quelques semaines) ou la mise en place d’une sonde urétérale peut- être nécessaire.
- Hémorragie : une hémorragie peut survenir, habituellement rapidement jugulée, mais pouvant nécessiter une transfusion sanguine ou de dérivés sanguins. Les complications de ces transfusions en particulier le risque de transmission de maladies infectieuses type hépatite ou sida est devenu exceptionnel.
- Compression nerveuse : l’équipe chirurgicale doit être attentive au bon positionnement des membres pour éviter toute compression des nerfs ou des parties molles au cours de l’intervention. Les lésions disparaissent en général, spontanément en quelques semaines, sans séquelle et il est très rare que persistent des sensations d’engourdissements ou de fourmillements. Cela s’applique également aux lésions cutanées dues aux désinfectants, aux champs opératoires souvent garnis d’autocollant, ou au courant électrique.
Les complications après l’intervention :
Les suites opératoires sont simples dans la majorité des cas. La reprise du transit est précoce (2-3 jours post opératoire) permettant une alimentation orale. La durée d’hospitalisation est de 6 à 8 jours.- Fistule anastomotique (environ 5 %) : elle survient habituellement vers le 4-5ème jour. L’absence de cicatrisation au niveau de l’anastomose expose à un risque d’abcès et de péritonite et peut nécessiter un drainage, une ré- intervention et la confection d’un anus artificiel temporaire (iléostomie ou colostomie) avec comme corollaire un allongement de la durée d’hospitalisation.
- Saignements : ils peuvent être à l’origine d’hématomes ou d’hémorragies secondaires pouvant imposer une ré- intervention et/ou une transfusion.
- Infections : malgré les précautions d’asepsie et les antibiotiques, une infection du site opératoire peut survenir. Elles sont traitées le plus souvent par évacuation simple, puis suivi des pansements jusqu’à cicatrisation.
- Occlusion intestinale : elle est possible dans les suites de toute intervention abdominale et peut nécessiter la pose d’une sonde naso-gastrique prolongée et/ou une ré-intervention, s’il existe une adhérence ou une torsion de l’intestin sur lui-même.
Les complications générales :
Une phlébite, voire une embolie pulmonaire, sont des complications rares en raison de la prévention systématique qui est réalisée par un traitement anticoagulant préventif et l’utilisation de contentions veineuses (bas de contention).maj : 02/06/2022




