LA CHIRURGIE RECTALE.
Ce document est destiné à répondre à la plupart des questions que vous vous posez si vous devez être opéré d’une chirurgie rectale. Il ne saurait être exhaustif. C’est un complément d’informations, qui n’aborde que des principes généraux, sans traiter du cas particulier, lequel a été ou sera discuté avec votre chirurgien lors de la consultation. Ce document est issu des fiches de recommandations de l’ASSPRO (Association de Prévention du Risque Opératoire).

Anatomie.
Le rectum est le segment terminal de l’intestin. Il fait suite au colon sigmoïde au niveau de la charnière recto- sigmoïdienne et se termine par l’anus.
On distingue deux segments : l’un supérieur pelvien, l’autre inférieur périnéal ou anal. Le rectum pelvien ou ampoule rectale a une fonction de réservoir. Le rectum périnéal ou canal anal (2 à 3 cm) est fermé par la tonicité du sphincter, il assure la continence.
Le rectum est en contact étroit avec l’utérus et le vagin chez la femme, avec la vessie, les vésicules séminales et la prostate chez l’homme. En arrière, il est en contact avec le sacrum et les veines pré-sacrées. Latéralement avec les uretères et les vaisseaux pelviens.
On distingue deux segments : l’un supérieur pelvien, l’autre inférieur périnéal ou anal. Le rectum pelvien ou ampoule rectale a une fonction de réservoir. Le rectum périnéal ou canal anal (2 à 3 cm) est fermé par la tonicité du sphincter, il assure la continence.
Le rectum est en contact étroit avec l’utérus et le vagin chez la femme, avec la vessie, les vésicules séminales et la prostate chez l’homme. En arrière, il est en contact avec le sacrum et les veines pré-sacrées. Latéralement avec les uretères et les vaisseaux pelviens.
But de la chirurgie.
La chirurgie rectale s’adresse soit à des affections bénignes (polypes, tumeur villeuse, prolapsus, hémorroïdes, maladies inflammatoires), soit à des affections malignes (cancer).
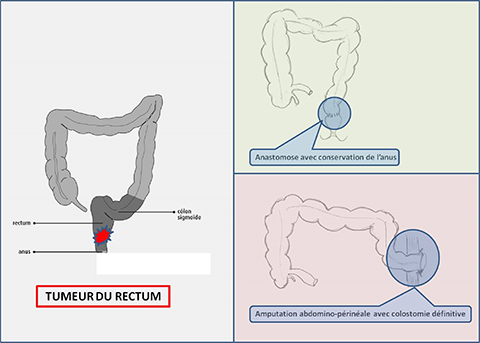
On oppose deux types d’interventions : les interventions conservatrices qui conservent le canal anal et le sphincter et qui assurent une continence normale, et les interventions non conservatrices qui suppriment le canal anal et le sphincter et qui se terminent par un anus artificiel définitif (colostomie définitive).
On oppose deux types d’interventions : les interventions conservatrices qui conservent le canal anal et le sphincter et qui assurent une continence normale, et les interventions non conservatrices qui suppriment le canal anal et le sphincter et qui se terminent par un anus artificiel définitif (colostomie définitive).
Quels sont les traitements possibles ?
Les interventions conservatrices appelées « résections antérieures ».
Elles consistent à enlever tout ou une partie du rectum pelvien et conservent le canal anal. Elles se terminent par une anastomose (raccordement entre 2 segments intestinaux). Cette anastomose peut être réalisée sur le rectum restant, appelée anastomose colorectale, ou au niveau de la partie haute du canal anal, appelée anastomose colo- anale. L’anastomose peut être effectuée manuellement ou en utilisant des pinces mécaniques à agrafes. Pour prévenir les fistules anastomotiques (absence de cicatrisation entre les deux segments intestinaux raccordés), favorisées par le contenu septique du rectum et par une radiochimiothérapie préopératoire, une dérivation temporaire est recommandée : l’iléostomie qui est un abouchement de l’intestin grêle à la peau ou une colostomie qui est abouchement du colon à la peau. Cet abouchement autrement appelé anus artificiel sera fermé 2 à 3 mois après l’intervention initiale, après vérification de l’étanchéité de l’anastomose.
En cas de difficultés imprévues ou pour des raisons carcinologiques (marge de sécurité inadéquate), le chirurgien peut modifier son intervention et transformer une intervention conservatrice en une intervention non conservatrice avec ablation du canal anal et du sphincter et confection d’un anus artificiel définitif (colostomie définitive).
En cas de difficultés imprévues ou pour des raisons carcinologiques (marge de sécurité inadéquate), le chirurgien peut modifier son intervention et transformer une intervention conservatrice en une intervention non conservatrice avec ablation du canal anal et du sphincter et confection d’un anus artificiel définitif (colostomie définitive).
Les interventions non conservatrices appelées amputations abdominopérinéales.
Elles consistent à enlever le canal anal et l’appareil sphinctérien et se terminent par un anus artificiel colique définitif (colostomie iliaque gauche).
Ces interventions nécessitent deux voies d’abord, l’une abdominale et l’autre périnéale.
La plaie périnéale est soit laissée ouverte, et dans ce cas la cicatrisation est longue (plusieurs mois), soit fermée. Dans ce dernier cas, la fermeture du périnée peut nécessiter des gestes de chirurgie plastique.
En cas d’anus artificiel, une consultation préopératoire auprès d’un(e) infirmièr(e) spécialisé(e) permet d’une part, d’identifier au mieux le site de la future stomie et minimiser ainsi les complications de celle-ci et les difficultés d’appareillage, et d’autre part, de familiariser le patient avec les différents types d’appareillages et les irrigations coliques.
Ces interventions nécessitent deux voies d’abord, l’une abdominale et l’autre périnéale.
La plaie périnéale est soit laissée ouverte, et dans ce cas la cicatrisation est longue (plusieurs mois), soit fermée. Dans ce dernier cas, la fermeture du périnée peut nécessiter des gestes de chirurgie plastique.
En cas d’anus artificiel, une consultation préopératoire auprès d’un(e) infirmièr(e) spécialisé(e) permet d’une part, d’identifier au mieux le site de la future stomie et minimiser ainsi les complications de celle-ci et les difficultés d’appareillage, et d’autre part, de familiariser le patient avec les différents types d’appareillages et les irrigations coliques.
Comment se déroule cette intervention ?
Cette intervention peut se faire soit par cœlioscopie soit par laparotomie associée parfois à un abord périnéal.
La cœlioscopie ou laparoscopie est une technique opératoire permettant de réaliser une opération à l’intérieur du ventre sans que soit nécessaire de réaliser de larges incisions. Cette technique a l’avantage de limiter les cicatrices, de diminuer les douleurs postopératoires et de permettre une récupération physique plus rapidement qu’une intervention par voie ouverte. Le principe de l’intervention est de gonfler le ventre du patient avec un gaz (oxyde de carbone) afin que le chirurgien ait suffisamment d’espace pour travailler avec des instruments qui passent à travers la paroi abdominale par l’intermédiaire de trocarts. Ce travail se fait sous contrôle d’une caméra et d’un écran vidéo. La cœlioscopie n’est donc qu’un moyen pour réaliser une opération, les principes de cette intervention étant identiques par cœlioscopie et par laparotomie. D’ailleurs le chirurgien doit prévenir son patient qu’en cas de difficultés il peut être amené à arrêter la cœlioscopie pour réaliser une intervention classique avec une ouverture (conversion). La laparotomie (ouverture du ventre) est réalisée le plus souvent par une incision verticale médiane.
La cœlioscopie ou laparoscopie est une technique opératoire permettant de réaliser une opération à l’intérieur du ventre sans que soit nécessaire de réaliser de larges incisions. Cette technique a l’avantage de limiter les cicatrices, de diminuer les douleurs postopératoires et de permettre une récupération physique plus rapidement qu’une intervention par voie ouverte. Le principe de l’intervention est de gonfler le ventre du patient avec un gaz (oxyde de carbone) afin que le chirurgien ait suffisamment d’espace pour travailler avec des instruments qui passent à travers la paroi abdominale par l’intermédiaire de trocarts. Ce travail se fait sous contrôle d’une caméra et d’un écran vidéo. La cœlioscopie n’est donc qu’un moyen pour réaliser une opération, les principes de cette intervention étant identiques par cœlioscopie et par laparotomie. D’ailleurs le chirurgien doit prévenir son patient qu’en cas de difficultés il peut être amené à arrêter la cœlioscopie pour réaliser une intervention classique avec une ouverture (conversion). La laparotomie (ouverture du ventre) est réalisée le plus souvent par une incision verticale médiane.
Quelles sont les complications possibles ?
Aucune intervention n’est complètement dénuée de risques. Ceux-ci sont très rares et en général bien maitrisés, mais vous devez connaitre ces éventualités avant de vous décider à vous faire opérer.Les complications pendant l’intervention :
- Blessure des organes proches du site opératoire : digestifs (intestin) ou urinaires (uretère). Leur blessure accidentelle peut être favorisée par la complexité de l’intervention ou des circonstances anatomiques imprévues. Leur reconnaissance immédiate permet en général une réparation sans séquelle. Dans de rares cas, une dérivation intestinale temporaire (anus artificiel pendant quelques semaines) ou la mise en place d’une sonde dans l’uretère peut être nécessaire.
- Hémorragie : une hémorragie peut survenir, habituellement rapidement contrôlée, mais pouvant nécessiter une transfusion sanguine ou des dérivés sanguins. Les complications de ces transfusions, en particulier le risque de transmission de maladies infectieuses type hépatite ou sida, sont devenues exceptionnelles.
- Compression nerveuse : l’équipe chirurgicale doit être attentive au bon positionnement des membres pour éviter une compression des nerfs ou des parties molles. Les lésions disparaissent en général, spontanément en quelques semaines sans séquelles et il est très rare que persistent des sensations d’engourdissements ou de fourmillements. Ceci s’applique également aux lésions cutanées dues aux désinfectants ou au courant électrique. Une attention toute particulière doit être portée au positionnement des jambes dans les bottes pour éviter ces compressions qui peuvent nécessiter dans des cas exceptionnels une intervention de décompression (aponévrotomie).
- Traumatisme uréthral : une sonde vésicale ou un cathéter sus-pubien est mis en place pour drainer les urines en peropératoire et postopératoire immédiat. Une fausse route lors de la mise en place de la sonde peut entrainer une hémorragie, habituellement facilement contrôlée
Les complications après l’intervention :
Les suites opératoires sont simples dans la majorité des cas. La reprise du transit est précoce (2 à 3 jours postopératoires), permettant une reprise de l’alimentation orale. La durée d’hospitalisation est de 6 à 8 jours.- Les fistules anastomotiques : 5 à 10 %.Elles sont favorisées par la radiochimiothérapie préopératoire. Leur fréquence et leur gravité est moindre en cas d’une dérivation temporaire. La préparation du colon par une purge est recommandée dans la chirurgie du rectum pour diminuer ce risque de complications infectieuses. Ces fistules peuvent nécessiter un drainage par voie radiologique ou chirurgicale, la confection d’un anus artificiel, ou même, dans de rare cas, l’ablation de l’anastomose.
- Saignements : ils sont à l’origine d’hématomes ou d’hémorragies secondaires pouvant imposer une ré-intervention, voire une transfusion.
- Infections : malgré les précautions d’asepsie et les antibiotiques, une infection du site opératoire peut survenir, en général facilement maitrisée.
- Occlusion intestinale : elle est possible dans les suites de toute intervention abdominale et peut nécessiter la pose d’une sonde d’aspiration gastrique prolongée et/ou une ré-intervention, s’il existe une adhérence ou une torsion de l’intestin sur lui-même.
Les complications générales :
- Une phlébite, voire une embolie pulmonaire, là aussi extrêmement rare en raison de la prévention systématique qui est réalisée peuvent subvenir.
- Complications des stomies : lésions cutanées (brûlures), désunions, invaginations, prolapsus. Ces complications sont d’autant moins fréquentes que les patients ont été pris en charge par un(e) infirmer(e) spécialisé(e) (stomathérapeute). Elles peuvent nécessiter des soins cutanés ou une ré-intervention dans de rares cas.
- Complications périnéales : dans les cas d’amputation abdomino-périnéale, il existe un risque d’infection et de désunion de la plaie périnéale qui peuvent nécessiter des soins prolongés.
- Complications urinaires : un retard à la reprise des mictions peut nécessiter de garder la sonde vésicale plusieurs jours. Une infection urinaire est possible.
maj : 02/06/2022




